Mi a limfóma?
Nem rák, de rosszindulatú rendszerbetegség, kezelés nélkül az esetek többségében halálos. A nyirokrendszer, immunrendszer daganatai, döntő többségük a lymphocytákból erednek. Nagyon sok altípusuk van, jelenleg több mint 30 féle ismert, amelyet csak a szövettani vizsgálat és bizonyos laboratóriumi vizsgálatok alapján lehet behatárolni. Lehetnek B lymphocyta (általában 85%-uk) és T-sejt eredetűek (jóval ritkábbak). Általában két nagy csoport, a Hodgkin limfómára (lassan 200 éve írták le) és a nem Hodgkin limfómákra osztjuk. Ez azért fontos, mert az egyes altípusok terápiás megközelítése eltérő, más a kezelési stratégia, más a betegség viselkedése, kimenetele és prognózisa.
Gyakorisága
Az összes daganatos betegség 4%-át adják. A világon mindenütt előfordulnak, de a földrajzi eltérések vannak, gyakoriságuk Magyarországon átlagos, évente kb. 1500 új beteggel kell számolni. Gyerekkortól az aggkorig előfordulnak, itt is megfigyelhető, hogy egyes típusok inkább fiatal korban mások inkább az idős betegeknél gyakoribbak. Általában a kifejezett malignitású, rosszabb indulatú betegségek fiatal korban, az időseknél az ún. indolens vagy mérsékelt malignitású formák gyakoribbak. Általában a limfómáknál férfi túlsúly van.
Hodgkin limfómára jellemző hogy bimodalis megoszlást mutat, a 20-30 és 50-60 év között gyakori. A Hodgkin-limfóma gyakorisága nem növekszik, ellentétben a nem Hodgkin limfómákkal, amelyek gyakorisága az utóbbi évtizedekben szaporodott, mostanában már inkább stagnál. Számos magyarázat van, de egyértelmű oka nem adható meg. Sikeres kezelésünknek és a jelentős gyógyulási aránynak köszönhetően Magyarországon a limfómás betegek száma akár 10 ezer is lehet.
Milyen tünetek panaszok esetén kell nyirokcsomó daganatos betegségre gondolni?
 Természetesen, ha valaki megnagyobbodott csomókat tapint a nyakán vagy hónaljában vagy a lágyéktájékon, mindenképpen panaszmentes betegnél is felmerül a lehetősége. De tudni kell, hogy a nyirokcsomók a szervezet immunvédekezésének normális elemei, tehát bizonyos helyi vagy szisztémás fertőzések esetén természetes módon megnagyobbodnak. Általában az 1-1,5cm-nál nagyobb nyirokcsomók lehetnek kórosak, vagy amennyiben több régióban is tapinthatóak, esetleg kemények.
Természetesen, ha valaki megnagyobbodott csomókat tapint a nyakán vagy hónaljában vagy a lágyéktájékon, mindenképpen panaszmentes betegnél is felmerül a lehetősége. De tudni kell, hogy a nyirokcsomók a szervezet immunvédekezésének normális elemei, tehát bizonyos helyi vagy szisztémás fertőzések esetén természetes módon megnagyobbodnak. Általában az 1-1,5cm-nál nagyobb nyirokcsomók lehetnek kórosak, vagy amennyiben több régióban is tapinthatóak, esetleg kemények.
Nagyon gyakran a tüdőszűrésen derülnek ki a mellkas röntgen alapján, hogy megnagyobbodott nyirokcsomók vannak a gátorban. Jellemző lehet az is, hogy rutin vagy egyéb okból végzett laborvizsgálatok keltik limfóma fennállásának gyanúját. Jellemzőek lehetnek bizonyos tünetek, a gyengeség, fogyás, láz, hőemelkedés, éjszakai izzadás, bőrviszketés. Ezek aspecifikus tünetek és a betegeknek csak a felében fordulnak elő. Amennyiben a megnövekedett nyirokcsomó kompressziós tüneteket okoznak köhögés, fulladás, hasi fájdalom-görcsök, sárgaság, alsóvégtagi ödéma alakulhat ki.
Ismerjük-e a betegség kiváltó okát?
Sokat tudunk már kialakulásukról, de az egyértelmű okot nem ismerjük, Biztos, hogy többlépcsős folyamat eredménye, amelyhez belső (un endogén ) hajlam és külső környezeti ártalmak is szükségesek. Az immunrendszer állapotát hangsúlyozza az, hogy a veleszületett és szerzett immunhiányos állapotokban, mint pl. szerv- és csontvelő transzplantáltak, immunszuppresszív kezelésben részesülők, AIDS (szerzett immunhiányos szindrómában), bizonyos autoimmun betegségekben a limfóma jóval gyakoribb. A limfómások egy részében tartós immunregulációs zavar is kimutatható, másrészt az is gyakoribb, hogy a vérrokonok között is gyakrabban jelentkezik, bár itt környezeti tényezők is szerepet játszhatnak.
Bizonyos vírusok aetiológiai szerepe feltételezhető, mint HIV vírus okozta AIDS-ben, EBV kapcsán (de tudni kell, hogy a népesség 90%-a átfertőződik, mégsem alakul ki náluk limfóma ) ezenkívül a HTLV-1, herpesz vírusok, cytomegalovírus, hepatitis C. Mint krónikus antigén stimulus hozhatnak létre először benignus, poliklonalis, majd malignus lymphoproiliferációt, de bizonyos más mechanizmusok révén meggátolhatják a lymphocyta normális fejlődését differenciálódását és apoptózisát, elhalását. Hasonló még a helicobacter plyori baktérium, amely a gyomor falában elhelyezkedve hoz létre lymphoproliferációt, és a HP megfelelő antibiotikus kezelésével a limfóma korai szakaszban visszafejlődik. A chlamydia orbitalis (szemüregi) a borellia burgdorferi bőr-lymphoma kialakulásában játszhat szerepet.
Számos más környezeti ártalomról kimutatták, hogy szerepe lehet a limfóma kialakulásában. Az ionizáló sugárzásnak, bár kisebb mértékben mint a leukémiáknál, ezen kívül számos kemikáliának, rovarirtó, gyomirtó, tartósítószerrel találtak kapcsolatot. Végül is a genetikai fogékonyság, immunológiai eltérések és a külső tényezők, vírusok és egyéb környezeti ártalmaknak a következménye, általában kromoszomális eltérés, amely következtében bizonyos cellularis onkogének aktiválódnak és bizonyos tumor szupresszor gének inaktiválódnak, amely aztán a limfóma kialakulásához vezet.
Hogyan jutunk el a diagnózishoz és kezeléshez?
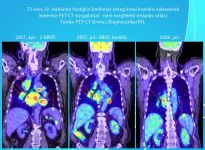
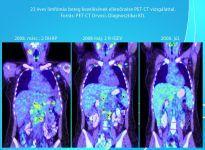
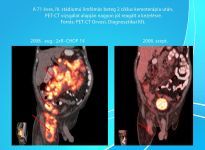
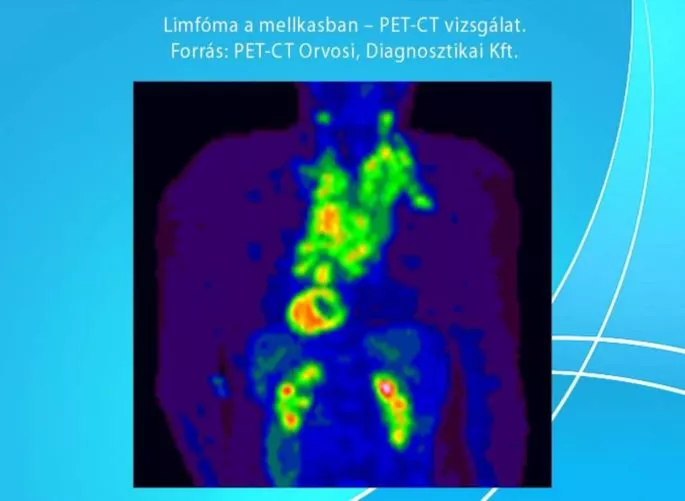
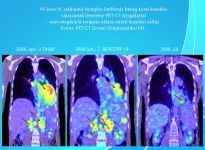 Szövettan, klinikai panaszok, fizikális vizsgálat, stádium megállapítása, prognosztikai tényezők, kor, társuló betegségek, a beteg együttműködése. Labor, mellkas és egyéb röntgen, nyaki és hasi ultrahang, csontvelő vizsgálat. Egyre inkább általánossá válik a 18FDG PET-CT, MRI, endoszkópos vizsgálatok. Az alap PET-CT vizsgálatnak nemcsak amiatt van nagy jelentősége, hogy jelenleg legpontosabban mutatja meg a limfóma kiterjedését, hanem összehasonlíthatósági alapot ad, a későbbi kezelés közbeni illetve a kezelés befejezését követően elvégzett restaging vizsgálat összehasonlítására, mely véleményünk pontosságát jelentősen növeli. Elsődleges a pontos szövettani diagnózis, melyet az esetek többségében az eltávolított nyirokcsomó immunhisztokémiai vizsgálata biztosítja. A cytológiai un. finomtű aspiráció itt általában nem elegendő.
Szövettan, klinikai panaszok, fizikális vizsgálat, stádium megállapítása, prognosztikai tényezők, kor, társuló betegségek, a beteg együttműködése. Labor, mellkas és egyéb röntgen, nyaki és hasi ultrahang, csontvelő vizsgálat. Egyre inkább általánossá válik a 18FDG PET-CT, MRI, endoszkópos vizsgálatok. Az alap PET-CT vizsgálatnak nemcsak amiatt van nagy jelentősége, hogy jelenleg legpontosabban mutatja meg a limfóma kiterjedését, hanem összehasonlíthatósági alapot ad, a későbbi kezelés közbeni illetve a kezelés befejezését követően elvégzett restaging vizsgálat összehasonlítására, mely véleményünk pontosságát jelentősen növeli. Elsődleges a pontos szövettani diagnózis, melyet az esetek többségében az eltávolított nyirokcsomó immunhisztokémiai vizsgálata biztosítja. A cytológiai un. finomtű aspiráció itt általában nem elegendő.
Mit kell tudnunk a kezelés előtt?
A limfóma pontos szövettani meghatározása, típusa, esetleg felhasználható biomarkerek, kromoszóma eltérések, génexpressziós profilok, minden eredendő biológiai jellegzetessége, mely a prognózist befolyásolja. A betegség kiterjedtsége, melyet általában stádiumnak nevezünk, egyes típusoknál bizonyos beosztási jellegzetességek vannak. Bizonyos prognosztikai tényezők módosítják a prognózist:
- betegfüggő: kor, nem, általános állapot, kísérő betegségek, kezelhetőség, együttműködő készség
- betegségfüggő: stádium, tumortömeg, elhelyezkedése, szövettani jellegzetességek, és legfontosabb a kemoszenzitivitás
- terápiafüggő: kezelés formája, típusa, kivitelezése, dózisintenzitás, támogató kezelés alkalmazása, a kezelés minősége-az ellátó személyzet tapasztalata.
Milyen lehetőségek vannak a kezelésre?
 Egyes baktériumok okozta limfómáknál (kombinált) antibiotikus kezelés elegendő lehet a betegség visszafejlődésére. Kemoterápia számos változata, sugárkezelés mellett ma már az immunterápia a mindennapok gyakorlatává vált. Un. monoklonális ellenanyagok, amelyek speciálisan kötődnek a daganatsejthez új perspektívákat nyitottak. Ezeket a kemoterápiával együtt adjuk, így tumorellenes hatásuk összeadódik. Vannak olyan szerek is, amelyeknél radioizotóppal van összekötve az ellenanyag és így lokális sugárhatás is kialakul a limfómánál.
Egyes baktériumok okozta limfómáknál (kombinált) antibiotikus kezelés elegendő lehet a betegség visszafejlődésére. Kemoterápia számos változata, sugárkezelés mellett ma már az immunterápia a mindennapok gyakorlatává vált. Un. monoklonális ellenanyagok, amelyek speciálisan kötődnek a daganatsejthez új perspektívákat nyitottak. Ezeket a kemoterápiával együtt adjuk, így tumorellenes hatásuk összeadódik. Vannak olyan szerek is, amelyeknél radioizotóppal van összekötve az ellenanyag és így lokális sugárhatás is kialakul a limfómánál.
Úgy tűnik az elmúlt évek tapasztalata alapján, hogy egyre inkább daganatspecifikus, szelektívebb kezelésekre van és lesz még lehetőség, sajnos ezek nagyon drága gyógyszerek. Ezek a célzott molekuláris terápiák kombinálhatóak a hagyományos kemoterápiás kezelésekkel. Meg kell említeni a nagydózisú kezelést és csontvelő transzplantációt, amely valójában nem helyes kifejezés limfómánál, mert itt nem más csontvelői sejtjeit kapja meg a beteg, hanem a korábban lefagyasztott saját őssejtjeit adjuk vissza a kezelést követően. Ma már egyre gyakoribb a csökkentett intenzitású kondicionáló kezelést követő allogén transzplantáció.
Nagyon sokat fejlődött az ún. támogató (szupportív) kezelés is, hemoterápia, antibiotikumok, hányáscsillapítók, csonttörést csökkentő biszfoszfonátok, és különböző ún. coloniastimuláló faktorok, amelyek bizonyos vérelemek gyorsabb szaporodását teszik lehetővé. Így elkerülhetővé válnak a fertőzések, a vérszegénység, stb. Ma ezen terápiák alkalmazása mellett a kezelési eredményeink jelentősen javultak, az elmúlt évtizedet éppen emiatt az aranykorszaknak is nevezik, sajnos a kezelések olyan drágák is mint az arany.
Adottak-e a kezelés lehetőségei Magyarországon?
 Igen, döntő többségében hasonló a nemzetközi helyzethez, bizonyos gyógyszerek elérése azonban jóval nehezebb, nagyobb adminisztratív terhet ró az ellátó személyzetre, a betegnek emiatt többet kell várnia, és bizonyos esetekben a készítmény társadalombiztosítási finanszírozása nincs megoldva.
Igen, döntő többségében hasonló a nemzetközi helyzethez, bizonyos gyógyszerek elérése azonban jóval nehezebb, nagyobb adminisztratív terhet ró az ellátó személyzetre, a betegnek emiatt többet kell várnia, és bizonyos esetekben a készítmény társadalombiztosítási finanszírozása nincs megoldva.
Mi a betegség prognózisa?
Változó, altípustól függ: vannak olyanok, amelyek nem gyógyíthatóak, lassan növekednek, sokszor kezelhetőek, csökkenthető a tumortömeg ezek az indolens limfómák, átlagos túlélés 10-15 év körül van. Agresszív limfómák egyes típusai akár 60-7o%-ban meggyógyíthatóak, sajnos azonban vannak olyanok, amelyeknél ez az arány csak 20-30% körül van. A Hodgkin limfóma ma már kb. 80-85%-ban meggyógyítható. A betegség nem örökölhető, néhány családban azonban a betegség halmozódása megfigyelhető volt.
Lehet-e védekezni, megelőzni?
Jelenlegi ismereteink szerint csak bizonyos esetekben lehet megelőzni, mint pl, a transzplantált vagy egyéb immunszuppresszióban részesülő betegeknél az immunszupresszió erősségének a csökkentése. Helicobacter vagy egyéb baktérium eradikációja, a károsító hatás ( sugárzás, alkiláló gyógyszer) elkerülése. Az esetek döntő többségében azonban sem védekezni, sem megelőzni nem lehet.
Mi a Limfóma betegklub szerepe?
A Magyar Rékellenes Ligán belül alakult egy szekció, amely a limfóma koalíció része. A betegek szervezetten találkoznak betegtársaikkal, az Őket érdeklő kérdéseket egyenesen az ebben leginkább járatos orvosoktól kérdezhetik meg. Az aktuális (szakmai és egyéb) eseményekről teendőkről (életmód, kezelési újdonságok, diéta, védőoltások) kérdezhetnek és értesülhetnek. A részvétel önkéntes, tagdíj nincsen.
Megj.: Az illusztrációk nagyításai megtalálhatóak a Médiatárban.


Taplalkozni mit lehet és mit nem lehet CLL betegnek?
Általánosságban az immunrendszer támogatása szükséges. Gyümölcs, zöldség, teljes kiőrlésű lisztek, sovány húsok (csirke, hal), hüvelyesek, sovány tej és tejtermék, bő folyadékbevitel. Kerülendők: vörös húsok, zsírdús ételek, finomított lisztek és szénhidrátok, nem kellően főtt és átsütött ételek, nyers tojás és tengeri ételek, alkohol. Minden gyümölcsöt, zöldséget, konyhai összetevőt alaposan meg kell mosni. Célszerűbb lehet egyszerre kevesebb, de napi több étkezés. Állapottól, tünetektől, esetleges társbetegségektől függően minden egyéni szükségletről és sajátosságról, a diéta helyes megközelítéséről dietetikussal érdemes beszélnie.
Tanulsagos, értelmes cikk.